変形性膝関節症
膝の軟骨が減り、変形が進むと痛みを感じ歩行困難となります。放置すると寝たきりになることもありますが、適切な段階で人工膝関節手術を受けることで再び歩けるようになり、その結果飛躍的に健康寿命が延びます。
文字サイズ

ロコモフレイル外来
ロコモ(骨、関節、筋肉など運動器の障害が起こり、立つ・歩くといった機能が低下している状態)の方
フレイル(健常と要介護レベルの中間で、要介護に移行するリスクが高く、一方、適切なケアによって健常レベルの回復が可能とされる状態)の方

世界トップクラスの長寿国日本ですが、健康寿命と平均寿命の違いを御存知でしょうか?
健康寿命とは、病気などで日常生活の制限がされずに健康的で自立ができる年齢を言います。日本の健康寿命(2014年)は男性が71.19歳、女性が74.21歳で男女とも世界1位でした。一方、平均寿命とは寿命の平均的な年齢を言います。日本の平均寿命(2014年)は、男性が80.21歳で世界4位、女性が86.61歳で世界1位でした。
健康寿命と平均寿命には、男性で9年間、女性で12.4年間の差が生じていますが、この差は衰弱・病気・認知などによる介護期間と言えます。この介護期間を短くすること、即ち健康寿命を延ばすことは、人生の最後まで健やかに老いることであり、個人の幸せにつながります。
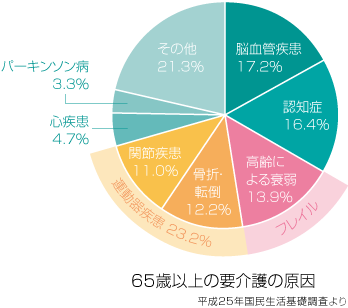
では、要介護となる原因は何でしょうか。
65歳以上の高齢者が要介護となった原因をみると、骨折・転倒と関節疾患を合せた運動器疾患が23.2%を占め、他の疾患を上回り1位となります。
要介護になるもう一つの原因は、高齢による衰弱・虚弱が考えられます。健康寿命を延ばすために知っておきたい要介護に至る原因や、最近の介護予防・運動の仕方等をご紹介します。
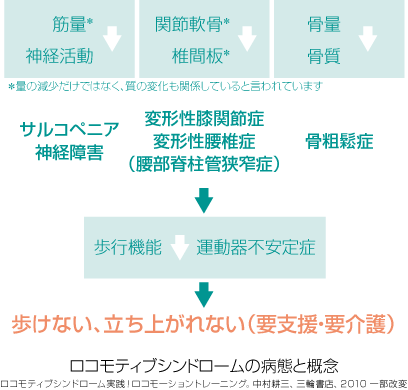
運動器が衰え、立つ、歩くといった移動動作が困難になり、要介護や寝たきりになってしまうこと、または、その危険が高い状態を「ロコモティブシンドローム」、略して「ロコモ」と呼んでいます。
ロコモの成因は大きく分けると、
①筋肉や神経活動の低下
②関節や脊椎の変性
③骨強度の低下
の3つです。
それらのリスクが高まる疾患や機能低下は以下の5つとなります。
膝の軟骨が減り、変形が進むと痛みを感じ歩行困難となります。放置すると寝たきりになることもありますが、適切な段階で人工膝関節手術を受けることで再び歩けるようになり、その結果飛躍的に健康寿命が延びます。
日常生活や運動では、ゆっくりした動作と早い動作がありますが、これらは筋肉の伸縮により成り立っています。この動作を支える筋肉には2種類あり、遅筋と速筋といいます。高齢になり、歩いたり走ったりすることが少なくなると下肢の筋力が低下するだけでなく、遅筋と速筋の組成も変化し、パワーや瞬発的運動に使われる速筋が選択的に委縮してしまいます。速筋は鍛えることで再び太くなりますので、高齢者においても、ややきついと感じる筋力トレーニングを少ない回数行うことで筋力の回復が期待できます。
容易に骨が折れることを脆弱性(ぜいじゃくせい)骨折と呼びますが、なかでも股関節部分の骨折では、下肢の機能低下だけでなく生存率までも低下させます。しかし、早期の薬物療法等の治療により死亡率の上昇を食い止めることができます。
続けて長く歩けない、下肢にしびれや冷感・けいれんがある、時には尿がでにくい等の症状があります。この場合は腰のMRI等で脊柱の神経圧迫がないかを検査し、治療方針を立てます。
糖尿病・高血圧・慢性腎臓病などは活性酸素の産生が増加し、骨などに影響を及ぼします。その結果、骨量(骨に含まれるカルシウムの量、骨密度)は保たれていても骨質(コラーゲン線維などの骨の質)が劣化し、チョークのように簡単に骨折します。生活習慣病が骨粗鬆症をきたすことが明らかとなり、脆弱性骨折の予防には生活習慣の改善が重要です。
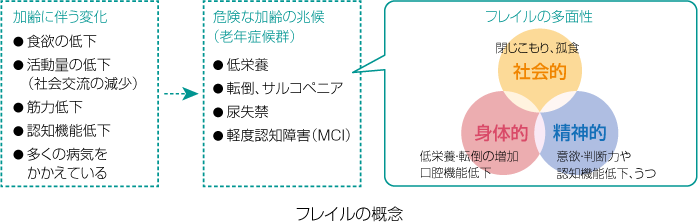
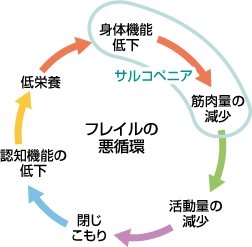
加齢に伴い様々な機能低下、健康障害(たとえば日常生活機能障害、転倒、独居困難、入院、死など)に陥りやすくなります。健常との間の状態、つまり身体障害に至る手前のこの状態を「フレイル」といいます。「フレイル」は適切な治療や支援が行われれば健常近くに戻れる可能性があります。
フレイルの兆候を理解するためには、低栄養、つまずきや転びやすさ、飲み込み・咀嚼・発音・唾液の分泌等の口腔機能低下などの身体の問題だけでなく、閉じこもりや孤食などの社会的側面、意欲・認知機能低下やうつなどの精神的な側面にも目を向ける必要があります。
フレイルの症状として、体重減少・筋力の低下・疲労感・歩行速度の低下・日常生活活動の減少の5つが挙げられます。
フレイルの症状のうち「筋力低下」と「歩行速度の低下」はサルコペニアの診断基準となっています。“サルコペニア”とは、元々、ギリシャ語の「筋肉」を表す“サルク”と「減少」を表す“ペニア”からなる合成語です。つまり筋肉量が低下し、筋力や身体機能の低下が起こる症候群で、身体機能障害、生活の質低下、死のリスクを伴います。
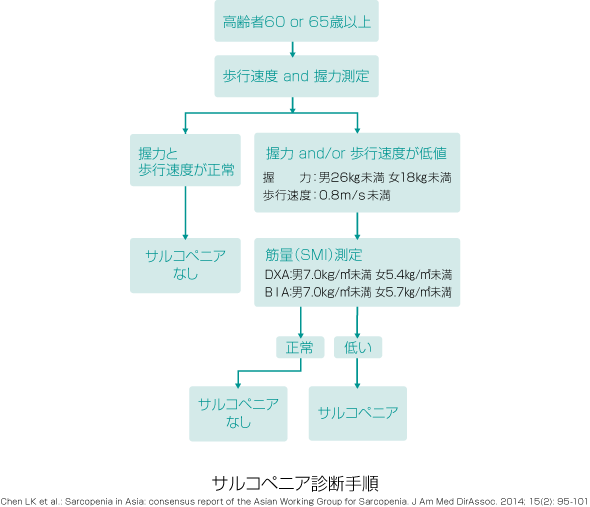
体の筋量を量るにはDXA法とインピーダンス(BIA)法の2つの測定法のどちらかを用います。得られた四肢の骨格筋量をその人の身長の二乗で割った値を、骨格筋指数(SMI)と呼び、筋量の評価値として用います。
サルコペニアの診断では、先ず握力測定を行い筋力の低下が認められるか、または歩行速度が秒速0.8m未満であった場合に、筋量の測定を行います。測定された筋量が基準値に満たない場合をサルコペニアと診断します。筋力や筋量は特に下肢において、男女とも60歳代より急激に低下することが知られています。
筋肉量が減少し、筋力・身体機能の低下を主要因とするサルコペニアに対し、フレイルは身体機能の低下・認知機能・栄養状態・日常生活の活動性や疲れやすいなど、広範な要因を含みます。つまり、サルコペニアはフレイルの一要因となっています。
フレイルは悪循環や負の連鎖を引き起こしていますが、なかでもフレイルの一要因であるサルコペニアとそれに伴う筋力低下は中心的な要素です。言い換えると、サルコペニアをしっかり管理すればフレイルの悪循環を断ち切れることになります。
安全に運動をする上で大切なことは、自分の運動能力がどの程度あるのかを知っておくことです。
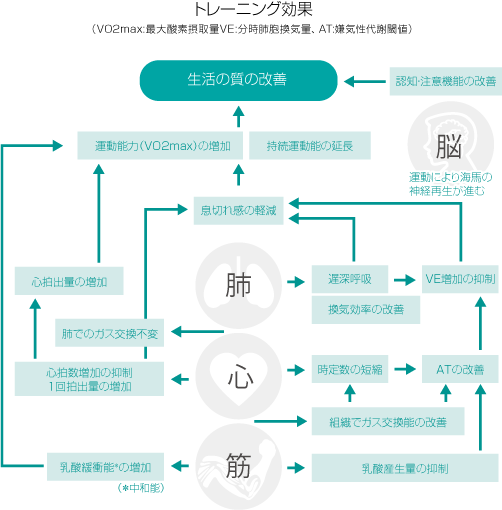
運動能力は筋肉、心臓、肺の機能によって決まります。どれくらいの強さの運動を、どれくらいの時間と頻度で行うかを正確に知るためには心肺運動負荷試験(CPX)を行います。この結果に基づき、それぞれの方に合った運動処方が行われます。健康維持のために推奨されている運動の要素は、有酸素運動、筋肉トレーニング、ストレッチングの3つですが、高齢者ではさらにバランス、(方向転換など)動作のすばやさ、手足の関節トレーニングも欠かせません。ロコトレもこれに含まれます。
運動をするとどのような効果が期待できるでしょうか。トレーニングが筋肉、心臓、肺に影響し、最終的には最大酸素摂取量という運動能力が高まり、生活の質(QOL)の改善が得られます。
若い方よりも年齢が進んだ高齢者の方が、低強度の筋力に負荷をかけるトレーニングを行うことで下肢筋の筋量と筋力増加に効果があります。
サルコペニアの改善には、運動に加えて必須アミノ酸などの栄養補充がより効果的に筋肉量や筋力を増加させます。週1回の運動習慣でも高血圧の発症リスクが低下し、30分以上の汗ばむ程度の運動は、糖尿病の予防効果があります。さらに、トレーニングにより脳、特に記憶と空間学習能力に関与する海馬の神経再生が進み、認知や注意機能の改善が得られることも知られてきました。
ロコモとフレイルの方々を対象にした「ロコモフレイル外来」が当院整形外科で開始されます。
運動機能などの評価や関連する検査、測定などを行い、
それぞれの方に合った解決策(処方)を多職種が関わりながら検討し、
皆様の運動機能の改善を支援していきます。
